Endoskopisk retrograd kolangiopankreatografi
ERCP (engelska: Endoscopic retrograde cholangiopancreatography) innebär endoskopi av gallgångarna och den gång som förbinder bukspottkörteln med dessa. Ett kontrastmedium injiceras och en retrograd bild av dessa gångar kan erhållas med hjälp av röntgen, vilket underlättar diagnos av vilken typ av blockering som föreligger, till exempel gallsten.
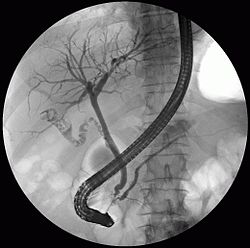
Patienten sövs eller bedövas ofta. Ett böjligt kameraendoskop förs sedan ner genom munnen och matstrupen, via magen ner i tolvfingertarmen, där öppningen till gallgången finns, papilla vateri.

Historik
redigeraUnder 1900-talet fanns ett starkt behov av att säkrare kunna diagnostisera cancer i bukspottkörteln genom att få in röntgenkontrastmedel i körtelns utförsgångar, men det var svårt att komma förbi papilla duodeni (papilla Vateri) vid utloppsmynningen till tolvfingertarmen. Den amerikanske kirurgen William McCunes lyckades med detta 1968 genom att injicera kontrastmedel via ett specialutrustat fiberoptiskt duodenoskop[1]. Året därpå hade japanen Itaru Oi utvecklat utrustningen och förbättrat arbetssättet och inkluderat undersökning av gallgångarna. Han gav då metoden namnet ”endoscopic cholangio-pancreatography” (ECPG).
1970-talet
redigeraUnder första åren på 1970-talet utvecklades diagnostiken och efter ytterligare ett par år tillkom metoder för att i behandlingssyfte avlägsna gallstenar som fastnat i gallgångarna. Vid en konferens i Mexiko 1974 byttes ECPG ut till ERCP, vilket i svensk medicinsk terminologi blev endoskopisk retrograd kolangiopankreatografi.
Initialt utnyttjades utrustning från andra medicinska och tekniska verksamheter, som exempelvis att ta ut en gallgångssten med hjälp av en ballongkateter som var avsedd för att få ut urinvägsstenar. Efterhand utvecklades utrustning som tänger, korgar, laser och utraljudsteknik som var särskilt utformad för att användas vid ERCP.
Under denna period hade man en hög frekvens, cirka 30%, misslyckade ingrepp varav 3% utgjordes av allvarliga komplikationer och 2 av 1 000 resulterade i att patienten dog.
1980-talet
redigeraI och med att datortomografin utvecklades ledde det till att ERCP i kombiantion med datortomografin blev diagnostisk standardundersökning av sjukdomar i bukspottkörteln och gallgångar samtidigt som komplikationsfrekvensen minskade. År 1980 gjordes de första tekniskt lyckade inläggen av stentar utvecklade av ingenjören Wallstén för att medge avflöde genom gallvägarna vid stopp i dem oftast på grund av tumörinväxt. Detta tillsammans med ytterligare utveckling av utrustning medförde att gallvägsobstruktion på grund av tumör inte längre var en primär kirurgisk åtgärd.
Metoder för biopsi, cytologi och andra diagnostiska åtgärder utvecklades i samverkan med industrin. 1984 utvecklades videoendoskop utrustade med CCD-kamera, vilket gjorde ERCP mer kraftfullt, minskade ensamarbetet och utvecklade utbildningsmöjligheterna, vilket medförde att ERCP-användningen ökade kraftigt. I slutet av 1980-talet etablerades emellertid laparoskopisk kolecystektomi, vilket minskade betydelsen av ERCP som behandlingsmetod.
1990-talet till nutid
redigeraUnder 1990-talet förlorade ERCP sin särställning som diagnostisk metod för sjukdomar i gallgångar och bukspottkörtel då den alltmer kom att ersättas av magnetresonansmetoder och ultraljud. ERCP kvarstår dock fortfarande som ett viktigt undersöknings- och behandlingsalternativ där andra metoder inte är tillfyllest och den är en etablerad metod vid medelstora och stora sjukhus i Europa.
Riskerna med ERCP har minskat i och med att man lärt sig identifiera patienter med förhöjd komplikationsrisk samt utvecklat undervisningen, infört kompetenskrav och kvalitetskontroller.
ERCP i Sverige
redigeraFörsta ERCP i Sverige gjordes 1972 av läkaren Lennart Wehlin på röntgenavdelningen vid Allmänna sjukhuset i Malmö. Wehlin hade lärt sig tekniken vid besök i Japan och därefter spreds tekniken i Sverige.
År 2018 beskrivs de stora utmaningarna i Sverige vara att hålla en organiserad utbildning och kvalitetssäkring, varav ett exempel på det senare är att alla ERCP skall registreras i GallRiks.
Referenser
redigera- ^ McCune, William & al. (1968). ”Endoscopic cannulation of the ampulla of vater: a preliminary report.” (på engelska). Ann Surg 167 (5): sid. 752-55. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1387128/?page=4. Läst 2 juli 2018.
Källor
redigera- ”ERCP”. Danderyds sjukhus. http://www.ds.se/MottagningAvdelning/Mottagningar/Endoskopicentrum/Behallare-undersokningar-endoskopi/ERCP/. Läst 14 mars 2016.
- Thorlacius, Henrik & al. (2018). ”50 år med ERCP - En framgångssaga inom gastroenterologisk endoskopi”. Läkartidningen (Stockholm) 115 (24): sid. 1058-60. ISSN 0023-7205.
Externa länkar
redigera- Wikimedia Commons har media som rör Endoskopisk retrograd kolangiopankreatografi.